Mi a trombózis?
Mi a trombózis?
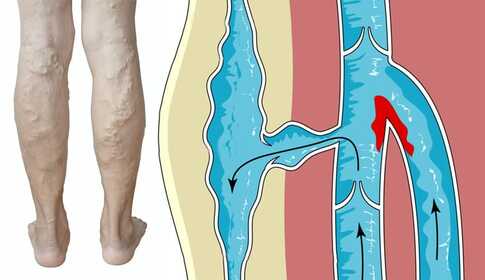
A trombózis a vér „megalvadása" az ér belsejében: egy vérrög (orvosi nyelven trombus) alakul ki, ami dugóként részlegesen vagy teljesen elzárja a vénát. A vér nem tud akadálytalanul továbbáramlani a szív felé, ezért az érintett területen feszülő fájdalom és duzzanat keletkezik.
A trombózis többnyire a lábon, azon belül is a lábszáron alakul ki – attól függően, hogy melyik vénás rendszer érintett, két alapformát különböztetünk meg: felületes és mélyvénás trombózist. A két forma klinikai jelentősége gyökeresen különböző.
 Kulcsgondolat
Kulcsgondolat
A trombózis nem egyetlen kórkép: a felületes trombózis enyhébb, gyakran „lábon kihordható"; a mélyvénás trombózis (DVT) ezzel szemben életveszélyes, mert tüdőembóliához vezethet. Az akut DVT kórházi kezelést igényel – otthon csak a megelőzést és a poszttrombotikus utókezelést végezheted.
 Hogyan alakul ki? – A vénás keringés és a Virchow-triád
Hogyan alakul ki? – A vénás keringés és a Virchow-triád
A vénás keringés alapjai
A vénák behálózzák egész testedet. Összegyűjtik az elhasznált vért és visszaszállítják a szívedbe, majd onnan a tüdőbe, ahol friss oxigént vesz fel; a verőerek (artériák) juttatják ismét a szerveidhez. A felületes vénák a bőr, a nyálkahártyák és a testfelszínhez közeli területek vérét gyűjtik – nem a felületen futnak vissza a szívbe, hanem a szövetek között futó, vastag mélyvénákba csatlakoznak. Ezek a nagy „csatornák" futnak a szívhez.
A vénákban a vér passzívan áramlik. Mozgás közben az izmaid összehúzódnak, összenyomják a vénákat és kipréselik belőlük a vért. A vér mindig a szív felé halad, mert a vénákban levő billentyűk kapuként, zsilipként csak ebbe az irányba engedik áramlani. Ez az úgynevezett izompumpa – a vénás keringés természetes motorja.
Ha keveset mozogsz, az izompumpa nem működik: a vér pang, lassan áramlik, és nő a megalvadási hajlam. Ez a trombózis kialakulásának egyik központi mechanizmusa.
A Virchow-triád – három tényező, amely együtt vezet trombózishoz
A trombózis kialakulásában klasszikusan három tényezőt különítünk el (Virchow 1856 óta a vaszkuláris orvostan alapja):
- Az érfal sérülése (pl. véna sérülése, gyulladás, érkatéter).
- A véráramlás megváltozása, lelassulása (mozgáshiány, hosszú ülés/fekvés, súlyos visszérbetegség).
- A vér összetételének változása, az alvadékonyság növekedése (örökletes véralvadási zavar, hormonális tényezők, daganatos betegség, dohányzás).
A három tényező önmagában is kockázatot jelent, együttes jelenlétük esetén a trombózis valószínűsége többszörösére nő.
A trombózis típusai – felületes vs. mélyvénás
| Jellemző | Felületes trombózis | Mélyvénás trombózis (DVT) |
|---|---|---|
| Hol alakul ki? | Bőrfelszínhez közel futó vénák | Izmok között futó mélyvénák |
| Súlyosság | Enyhébb, gyakran „lábon kihordható" | Életveszélyes lehet – tüdőembólia kockázattal |
| Tipikus tünet | Helyi bőrpír, érzékeny csomó/keményedés a véna mentén | Egyik oldali láb-/lábszárduzzanat, fájdalom, melegség |
| Sürgősség | Orvosi konzultáció, általában ambuláns | SÜRGŐS – kórházi kezelés szükséges |
| Tüdőembólia kockázat | Alacsony | Magas |
Felületes trombózis (visszérgyulladás)
A bőrfelszínhez közeli, gyakran kanyargós-tágult visszerekben kialakuló trombózis. A véna mentén csíkszerű bőrpír, érzékeny, helyenként keményebb tapintatú csomó tapintható. Az állapot általában magától is megszűnik vagy ambuláns kezeléssel rendezhető – ennek ellenére mindig forduljon orvoshoz, mert ritkán átterjedhet a mélyvénás rendszerre.
Mélyvénás trombózis (DVT) – az „alattomos rosszakaró"
A becslések szerint Magyarországon évente 16–20 ezren kapnak mélyvénás trombózist, és a szövődményeibe sokan belehalnak. „Alattomos rosszakarónak" nevezik, mert sok esetben kifejezett előjelek nélkül, hirtelen alakul ki – és a tüdőembólia veszélye miatt rögtön életveszélyes lehet.
A mélyvénában kialakuló trombus a véna falához tapad és növekszik. Ha leszakad belőle egy darabka, a véráram a szívbe, majd a tüdőbe sodorja – ez a tüdőembólia. A vérrög a méretétől függően elzárja a tüdő egyik artériáját: nagyobb tüdőér elzáródása gyakran azonnali halált okoz, kisebb embólus pedig az érintett tüdőterület elhalásához (tüdőinfarktushoz) vezet.
A trombózis tünetei és figyelmeztető jelei
A trombózis sokszor alattomosan, észrevétlenül alakul ki. Az esetek többségében nincsenek jól észlelhető előjelei. A betegség általában azzal indul, hogy
- megduzzad a bokád, lábfejed vagy a lábszárad;
- erős, feszülő fájdalmat érzel az érintett területen;
- a bőr kipirosodik, és melegnek érzed a duzzadt területet.
A klasszikus, „könyvszerű" DVT-tüneti triász a hirtelen induló, egyik oldali végtagduzzanat, a fájdalom és a bőrpír – de a betegek jelentős részénél a tünetek diszkrétebbek vagy aspecifikusabbak.
 Mikor kell azonnal mentő (hívd:112)?
Mikor kell azonnal mentő (hívd:112)?
A következő tünetek tüdőembóliára utalhatnak – nem várj, hívj mentőt:
- hirtelen induló mellkasi fájdalom, légszomj, gyors légzés;
- hirtelen kezdődő köhögés, esetleg vérrel kevert köpet;
- szapora szívverés, szédülés, ájulás;
- egyik oldali láb hirtelen, fél napon belüli duzzanata + fenti tünetek bármelyike.
Mi növelheti a trombózis kockázatát? Rizikófaktorok
Számos hajlamosító tényezőt ismerünk. A magasabb kockázat akkor áll fenn, ha több faktor egyszerre van jelen.
- Hosszabb ideig tartó immobilitás – „kényszerpihenő", műtét utáni kórházi bennfekvés, csonttörés miatti gipszelés. Az izmok nem pumpálják a vénás vért, lelassul az áramlás, megalvadhat a vér.
- Hosszú ideig tartó ülés – órákig autóban ücsörgés, hosszú repülőút (lásd utazási trombózis).
- Véna sérülése vagy műtéte – növelheti a véralvadék kialakulásának kockázatát; a műtéti altatás során a vénák kitágulnak.
- Daganatos betegségek egyes formái – növelhetik a véralvadást elősegítő anyagok mennyiségét, és a növekvő daganat leszoríthatja a környező vénákat.
- Örökletes véralvadási zavar (pl. Leiden-mutáció, antitrombin-hiány).
- Szívelégtelenség – a szív gyengesége miatt lassul a véráramlás.
- Pacemaker, centrális véna katéter – irritálhatja az érfalat, lassíthatja a véráramlást.
- Fogamzásgátló tabletták, hormonkezelés – növelhetik a vér alvadási készségét.
- Dohányzás – nagymértékben befolyásolja a véralvadást és a keringést.
- Terhesség – a méhben növekvő magzat elnyomhatja a kismedencei és a lábak vénáit, lassítva a vérkeringést. Speciális helyzetről részletesen a terhességi visszér cikkben.
- Súlyos elhízás – kedvezőtlen hatású a vénás vérkeringésre.
- Visszérbetegség – a vénás stasis növeli a kockázatot. Részletesen a visszér elégtelensé cikkben.
- Korábbi trombózis – akinek korábban volt mélyvénás trombózisa vagy tüdőembóliája, annál nagyobb az ismétlődés valószínűsége.
Speciális helyzet: utazás okozta trombózis
A hosszú utazás egyik rettegett szövődménye lehet a mélyvénás trombózis. A hosszú órákon keresztül mozdulatlan végtagban lelassul a vérkeringés, és a pangó vér megalvadhat az erekben. Aztán amikor felállsz, az összehúzódó izmok elmozdíthatják a vérrögöt a helyéről – az a szívbe, majd a tüdőbe juthat, ami életveszélyes tüdőembóliához vezethet.
A kényszerű mozgáshiány mellett szerepet játszhatnak más hajlamosító tényezők is: a kanyargós, tágult visszerek, a vér fokozott alvadékonysága, fogamzásgátlók és hormonkészítmények szedése, az érfal betegségei, a dohányzás, a túlsúly és az eleve mozgásszegény életmód. Ha ezek érintenek téged, a nagyobb kockázatú csoportba tartozol – ez nem ok pánikra, hanem felkészülésre.
Megelőzés a hosszú úton
- Hidratálás: igyál sok folyadékot, kerüld az alkoholt és a túlzott koffeinfogyasztást.
- Kompressziós harisnya: 15–20 Hgmm-es prevenciós harisnya hosszú repülőutakra, autóutakra.
- Mozgás óránként: ha autózol, állj meg pihenőhelyen és sétálj körbe néhányszor; repülőúton kelj fel és járkálj a fedélzeten.
- Helyben gyakorlat: ülve is végezhetsz lábujjhegyre álló, majd lábfejet visszahajlító mozdulatokat 20–30 ismétlésszámmal – ez megdolgoztatja a vádli izompumpát.
- Otthoni eszköz: ha a hajlamosító tényezők téged is érintenek, érdemes hordozható izomstimulátor készüléket magaddal vinni.
 Tanácsom a hosszú utazáshoz
Tanácsom a hosszú utazáshoz
A legfontosabb a megszakítás és a vádli izompumpa rendszeres aktiválása. Még 5 percnyi járkálás 1–2 óránként is jelentősen csökkenti a vénás vér pangását. Kompressziós harisnya és bő folyadékfogyasztás a hosszú úton mindig ajánlott.
Teendők trombózis gyanúja esetén
Ha a fenti tünetek bármelyikét észleled, haladéktalanul fordulj orvoshoz – a lehető legkevesebb mozgással. Ha a trombózis folyamata elindult, otthon már nem tudsz vele érdemben mit kezdeni; a halogatással csak a helyzetet rontod.
 Fontos tudnivaló
Fontos tudnivaló
A friss, akut mélyvénás trombózis kezelése csak és kizárólag kórházban történhet, ahol a szakemberek vérhígító és vérkeringést támogató gyógyszerekkel, illetve – szükség esetén – katéteres beavatkozással segítenek. Otthoni terápiás eszközöket az akut szakaszban tilos használni.
Ha trombózis gyanúja merül fel és otthon vagy úton, addig se végezz lábtornát, mert a mozgás elmozdíthatja a vérrögöt. Pihenj, és a lehető leghamarabb kerülj orvosi vizsgálatra.
Akut szövődmény: tüdőembólia
A mélyvénás trombózis legfélelmetesebb szövődménye a tüdőembólia. Szerencsére csak az esetek egy részében alakul ki – de amikor megjelenik, akut életveszélyt jelent.
Ha a vénában kialakult vérrög egésze elmozdul a helyéről, vagy leszakad belőle egy darab, a vérárammal a szívbe, majd onnan a tüdőbe sodródik – ez az embolizáció. A tüdőbe jutott vérrögöt tüdőembóliának nevezzük. A vérrög a méretétől függően elzárja a tüdő egyik artériáját, ami hirtelen kialakuló, súlyos állapotot teremt:
- nagyobb tüdőér elzáródása gyakran azonnali halált okoz;
- kisebb embólus az érintett tüdőterület elhalásához (tüdőinfarktushoz) vezet, és mindenképpen következményekkel gyógyul.
 Tüdőembólia – azonnali mentő (hívd: 112)!
Tüdőembólia – azonnali mentő (hívd: 112)!
- hirtelen mellkasi fájdalom, „kalapáló" szívverés;
- légszomj, levegőhiány, gyors-felületes légzés;
- köhögés, esetleg vérrel kevert köpet;
- szédülés, ájulás, sápadtság, hideg verejtékezés.
Bármelyik tünet egyik oldali, hirtelen kialakult lábduzzanattal együtt rendkívül erős gyanú – a beteg ne mozogjon, azonnal hívj mentőt.
 Késői szövődmény: poszttrombotikus szindróma (PTS)
Késői szövődmény: poszttrombotikus szindróma (PTS)
A trombózis lezajlása után már soha „nem leszel a régi". A betegség mindig egy „maradványállapotban" végződik, amivel együtt kell élned életed végéig. Ez a trombózis utáni állapot – orvosi nevén poszttrombotikus szindróma (PTS).
A vérrög folyamatosan változik: részben felszívódik, részben kötőszövet rakódik le benne. A trombózis kialakulása utáni 90–120. napra a folyamat véglegessé válik. Az érintett láb vérkeringése már nem lesz olyan, mint a trombózis előtt – a vénafal és a vénás billentyűk maradandóan sérülnek, a vénás visszaáramlás tartósan zavart marad.
Hogy mennyi tünet marad vissza, sok mindentől függ: a trombus mérete, a kezelés gyorsasága, a véralvadási és regenerációs rendszer egyéni jellemzői. A betegek mintegy 20–50%-ánál enyhe-középsúlyos PTS jelentkezik, 5–10%-uknál súlyos formában – akár megfelelő antikoaguláns kezelés mellett is.
A PTS tipikus tünetei
- az érintett végtag tartós duzzanata;
- feszülő fájdalom, „nehézláb" érzés;
- a bőr barnás-lilás-vöröses elszíneződése (hemosziderin-lerakódás) – részletesen a Vörösesbarna folt a lábszáron – mi ez? cikkben;
- bőrszárazság, repedés, sárgás váladék (nyirok) szivárgása;
- súlyosabb esetben krónikus, lassan vagy nem gyógyuló vénás lábszárfekély.
Otthoni kezelés célja
- a trombózis kiújulásának és ismétlődésének megelőzése;
- a maradványállapot tüneteinek mérséklése;
- a súlyos szövődmények (vénás lábszárfekély) elkerülése.
A rendszeres testmozgás – a PTS-kezelés alappillére
A vénás keringés természetes motorja a vádli izompumpa. Ha átestél trombózison és fizikailag képes vagy mozgásra, a rendszeres testmozgás a legfontosabb eszközöd. Soha ne hagyd abba.
Nem versenyszerű sportra gondolok: a rendszeres séta éppen megfelelő. Ha az állapotod csak annyit enged, hogy néhányszor körbejárd a szobát, akkor ennyit tegyél – de ezt mindenképpen, naponta többször. Ha képes vagy rá, kocogj, kerékpározz hetente legalább 3–4 alkalommal, egyszerre legalább egy órányit (a több jobb).
Otthoni eszközök – ha az aktív mozgás akadályozott
Ha bénulás, izomgyengeség, jelentős túlsúly, ízületi fájdalom, sérülés, műtét utáni állapot vagy hosszú utazás miatt nem tudsz eleget mozogni, otthoni orvostechnikai eszközök támogathatják a vádli izompumpa-hatást.
Izomstimulátor (EMS) készülékek
Az EMS készülék elektromos impulzusokkal váltja ki a vádli izmok ritmusos összehúzódását – pontosan azt utánozva, ami séta közben történik. PTS és kiegészítő trombózis-prevenció során napi 20–30 perces kezeléssel támogathatja a vénás keringést. Részletes választás és termékkínálat a kategóriaoldalon.
Nyirokmasszázs gép (pneumatikus kompresszió, IPC)
A légrekeszes mandzsetta egymás után fújja fel és engedi le a légkamrákat, így „masszírozza" a lábat alulról felfelé. PTS-ben különösen javasolt, mert támogatja a vénás és nyirokkeringést egyaránt – a krónikus duzzanat és a feszülő fájdalom mérséklésében jól dokumentált evidenciával rendelkezik.
Power Q-1000 Plus nyirokmasszázs gép
Belépő-szintű otthoni készülék enyhe-közepes PTS-tünetekhez.
Power Q-2200 nyirokmasszázs gép
Közepes tudású készülék többféle kezelőprogrammal – kifejezett, gyakran telődő duzzanathoz.
Power Q-1000 Premium nyirokmasszázs gép
Haladó otthoni készülék több programmal és nagyobb komforttal – súlyosabb PTS-állapothoz, krónikus vénás elégtelenséghez.
Hogyan előzd meg a trombózis kiújulását?
Ha már átestél egy trombózison, jelentős az ismétlődés kockázata – életed végéig oda kell figyelned magadra. A trombózist lényegesen könnyebb megelőzni, mint kezelni.
- A kórház elhagyásakor rendelt gyógyszereidet rendszeresen szedd.
- A „vérhígító" szerek egy részénél a véred „alvadékonyságát" rendszeresen ellenőrizni kell – az aktuális laborérték függvényében változhat a szükséges gyógyszermennyiség. A modernebb (DOAC) szereknél nem szükséges ilyen szoros kontroll.
- Soha ne módosítsd önkényesen a gyógyszermennyiséget – csak a kezelőorvosoddal egyeztetve.
- Rendszeresen járj labor-kontrollra (általában havonta-kéthavonta), és beszéld meg az eredményeket az orvosoddal.
- A vérhígítók túladagolása vérzékenységet okozhat: spontán fogínyvérzés, hosszan tartó vérzés tűszúrás után, váratlan véraláfutások figyelmeztető jelek.
- Mozogj napi rendszerességgel – napi 60–70 perc séta, kocogás, kerékpározás (akár több részletben). Ne becsüld alá a mozgás fontosságát.
- Hosszabb autós, buszos, repülős útra ne indulj megelőző gyakorlatok nélkül – fél óránként állj fel, sétálj egy keveset.
- Ha még dohányzol, hagyd abba.
- Ha szedsz fogamzásgátlót, beszéld meg az orvosoddal a váltási lehetőségeket.
- Ha túlsúlyod van, étrendmódosítással és rendszeres mozgással fokozatosan adj le néhány kilót.
- A vérhígító kezelésre a trombózis után általában 3–6 hónapig lesz szükség. A kezelőorvos dönti el, hogy ezután is folytatandó-e – ha nem csökkented a rizikófaktoraidat, a gyógyszer szedése akár élethosszig is megmaradhat.
 Otthoni eszközök – mikor NE használd?
Otthoni eszközök – mikor NE használd?
A PTS otthoni kezelésére ajánlott otthoni készülékek (izomstimulátor, nyirokmasszázs gép) használatának vannak abszolút ellenjavallatai – a biztonságos használat érdekében ezeket ismerd.
Mikor NE használd a nyirokmasszázs gépet (IPC)?
- Akut mélyvénás trombózis – kórházi kezelés szükséges, otthoni IPC tilos
- Akut tüdőembólia gyanúja vagy fennállása
- Súlyos, dekompenzált szívelégtelenség
- Akut bőrfertőzés, ekcéma vagy nyílt seb a kezelendő területen
- Aktív rosszindulatú daganat a kezelési területen, kezelőorvosi engedély nélkül
Mikor NE használd az izomstimulátort (EMS)?
- Beültetett szívritmus-szabályozó (pacemaker) vagy defibrillátor
- Akut trombózis gyanúja vagy frissen diagnosztizált DVT
- Fertőzött vagy gyulladt bőrfelület a kezelési területen
- Rosszindulatú daganat a kezelési területen
- Terhesség (has és derék környékén)
 Fontos tudnivaló
Fontos tudnivaló
Bármilyen otthoni eszköz használatának megkezdése előtt kérdezd meg a kezelőorvosodat – főleg PTS-ben, ahol a klinikai kép és a véralvadási státusz egyénileg változik. Olvasd el a készülék használati útmutatóját.
 Tudományos háttér
Tudományos háttér
Vénás tromboembólia globális terhe
Heit és munkatársai (2016) áttekintése szerint a vénás tromboembólia (DVT és tüdőembólia együtt) az egyik leggyakoribb halálozási ok a kórházi és ambuláns betegcsoportokban; a betegek mintegy 30%-ánál a kezdeti epizódot követő 10 éven belül kiújulás következik be.1
Kompressziós harisnya hosszú repülőúton
Clarke és munkatársai Cochrane-áttekintése (2021) szerint a tüneteket nem okozó, fokozott kockázatú utasoknál a graduált kompressziós harisnya viselése négy órán túli repülőutakon szignifikánsan csökkenti a tünetmentes DVT és a láb-ödéma előfordulási gyakoriságát.2
Poszttrombotikus szindróma klinikai kezelése
Kahn és munkatársai (2021) konszenzusa szerint a PTS klinikai gyakorlatában a graduált kompressziós terápia és a strukturált fizikai aktivitás (vádli izompumpa-program) a fő kezelési pillérek; intermittens pneumatikus kompresszió a kompressziós harisnyán felüli kiegészítő modalitásként tovább mérsékelheti a tüneteket.3
Pneumatikus kompresszió és vénás visszaáramlás
Kakkos és munkatársai (2001) klinikai vizsgálatában az intermittens pneumatikus kompresszió kedvezően befolyásolta a vénás keringést és enyhítette a krónikus vénás elégtelenség tüneteit – ez a PTS otthoni kezelésében is releváns.4
ESVS 2022 európai szakmai irányelvek
De Maeseneer és munkatársai szerkesztették az European Society for Vascular Surgery (ESVS) 2022-es szakmai irányelveit a krónikus vénás elégtelenség és a poszttrombotikus szindróma kezeléséről, amely a kezelési algoritmusok aktuális standardja.5
 Gyakran ismételt kérdések
Gyakran ismételt kérdések
A felületes trombózis a bőrhöz közeli vénákban alakul ki, általában ambuláns kezeléssel rendezhető és tüdőembólia kockázata alacsony. A mélyvénás trombózis (DVT) a mélyvénás rendszert érinti, életveszélyes lehet, és kórházi kezelést igényel a vérhígító terápia és a tüdőembólia megelőzése miatt.
A négy órán túli repülőutak növelhetik a DVT kockázatát, főleg ha más rizikófaktorok is jelen vannak (visszérbetegség, fogamzásgátló, dohányzás, túlsúly). Megelőzésre 15–20 Hgmm-es kompressziós harisnya, bő folyadékfogyasztás, óránkénti felállás-mozgás javasolt – részletek az utazós trombózis szakaszban.
A PTS a mélyvénás trombózis leggyakoribb késői szövődménye – a betegek 20–50%-ánál enyhe-középsúlyos, 5–10%-uknál súlyos formában jelentkezik. Tünetei: tartós láb-/lábszárduzzanat, nehézláb-érzés, barnás-lilás bőrelszíneződés (hemosziderin), súlyos esetben vénás lábszárfekély. Részletes leírás és otthoni kezelési protokoll a PTS-szakaszban.
Az akut mélyvénás trombózist csak és kizárólag kórházban lehet kezelni (vérhígító terápia, képalkotó vizsgálatok, esetleg katéteres beavatkozás). Otthoni fizikoterápiás eszközöket az akut szakban TILOS használni. A PTS-fázisban (a kórházi kezelést követően) viszont az otthoni mozgás, kompressziós harisnya, izomstimulátor és pneumatikus kompresszió fontos részét képezik a hosszú távú kezelésnek.
Igen, a kórházi akut kezelés után 3-4 hónappal, kezelőorvosi engedéllyel a pneumatikus kompresszió a PTS otthoni kezelésének egyik kulcseszköze. Az akut szakaszban TILOS, és aktív DVT vagy tüdőembólia gyanújával ellenjavallt – részletes ellenjavallat-lista a 11. szekcióban.
A friss DVT után általában 3–6 hónapos vérhígító terápia szükséges. Hogy ezt követően kell-e folytatni, a kezelőorvos dönti el a rizikófaktorok és az ismétlődési kockázat alapján. Súlyos vagy ismétlődő DVT-nél, valamint csökkenthető kockázati tényezők hiányában a kezelés akár élethosszig is megmaradhat.
 Összefoglaló – gyors áttekintés
Összefoglaló – gyors áttekintés
Források
- Heit JA (2015). Epidemiology of venous thromboembolism. Nature Reviews Cardiology. PubMed: 26076949
- Clarke MJ et al. (2021). Compression stockings for preventing deep vein thrombosis in airline passengers. Cochrane Database of Systematic Reviews. PubMed: 34611891
- Kahn SR et al. (2021). The post-thrombotic syndrome: evidence-based prevention, diagnosis, and treatment strategies. Hematology American Society of Hematology Education Program. PubMed: 34889360
- Kakkos SK et al. (2001). Improved hemodynamic effectiveness of a new intermittent pneumatic compression system in patients with chronic venous insufficiency. Journal of Vascular Surgery. PubMed: 11700495
- De Maeseneer MG et al. (2022). European Society for Vascular Surgery (ESVS) 2022 Clinical Practice Guidelines on the Management of Chronic Venous Disease of the Lower Limbs. European Journal of Vascular and Endovascular Surgery. PubMed: 35027279